成骨细胞对钛上掺铜微孔涂层的反应以改善骨整合
摘要
由于其优异的力学性能和良好的生物相容性,钛合金已成为医用金属植入物领域的热门研究课题。然而,钛合金的表面不表现出生物活性,这可能会导致钛植入物的界面与骨组织的界面之间的结合不良,从而导致植入物脱落。因此,表面生物惰性是钛合金成为理想的骨科植入材料必须克服的问题之一。表面改性可以改善钛的生物学特性,从而增强其骨整合作用。铜是人体必需的微量元素,能促进骨骼的形成,对维持骨骼的生理结构和功能以及骨骼的生长发育具有重要作用。本研究通过微弧氧化在钛表面制备了微孔铜钛二氧化钛涂层。在对其表面特性的评价的基础上,观察MC3T3-E1细胞的粘附、增殖和分化情况。将钛棒植入兔股骨髁内,评估涂层与骨组织的结合情况。我们的研究结果表明,微孔铜钛二氧化钛涂层具有近乎三维的多孔结构,铜被掺入涂层中而不改变涂层的结构。体外实验发现,涂层可促进MC3T3-E1细胞的粘附、增殖和分化。体内实验进一步证实,钛铜-二氧化钛微孔涂层可促进钛种植体的骨整合。综上所述,微弧氧化可制备铜-二氧化钛微孔涂层,可提高钛的生物活性和生物相容性,促进新骨形成,并表现出良好的骨诱导性能。因此,该涂层在骨科领域的应用具有潜在的临床应用价值。
介绍
医用硬组织植入材料必须具有适当的力学性能,如强度、弹性模量、耐磨性和抗疲劳性,使植入物能够长期承受植入部位的生理负荷。同时,材料必须具有良好的生物相容性甚至生物活性,使植入物能与植入部位的生理组织形成良好的结合,不会对人体产生不良反应。纯钛及钛合金具有良好的力学性能和生物相容性,是目前应用最广泛的金属植入材料。
植入物植入后,首先在材料表面发生一系列生化反应,表面特性对植入物对内部环境的反应起着至关重要的作用。植入物表面的微观结构和化学成分可以改变蛋白质的吸附,蛋白质调节细胞粘附并最终决定其功能[1]。虽然钛和钛合金是应用最广泛的骨科植入材料,但钛没有生物活性。植入体内后,不能与植入部位的骨组织形成化学键。钛及钛合金主要依靠机械互锁实现固位[2],不利于在体内长期维持生理机能。
钛植入物的表面涂层可以补充钛的机械性能,克服其生物活性差的缺点;即以钛为基材可提供机械性能,采用具有良好表面结构和生物活性的元素作为涂层。该层提供生物活性,这方面的研究已成为研究热点。
目前用于在金属表面制备生物活性涂层的技术主要有等离子喷涂、离子束辅助沉积、电泳沉积、脉冲激光物理气相沉积、微弧氧化、磁控溅射沉积、溶胶-凝胶、直接激光熔覆和激光烧蚀 [3,4,5,6,7,8,9,10]。其中,等离子喷涂技术有商业应用;然而,目前的涂层技术仍不能满足临床要求,主要存在以下问题:涂层的生物活性相结晶度低,生物活性差;涂层与基材的结合强度不好;涂层内部材料易溶解,影响涂层在体内的长期稳定性;且涂层的制备工艺过于复杂,工艺条件严格,成本高,效率低[11]。
微弧氧化是目前广泛应用于金属植入物表面改性的一种有效的表面改性技术,利用等离子体高温高压的瞬时烧结效应;不仅材料表面会产生粗糙和多孔的表面,而且生物活性元素也可以被引入到涂层中。经微弧氧化技术改性的材料表面可显着改善基体材料的表面形貌、粗糙度、疏水性和表面能等理化性能,从而大大提高材料的生物活性和生物相容性。进口材料与骨组织的骨结合具有重要意义[12]。
铜(Cu)是人体必需的微量元素,具有多种功能,包括促进成骨细胞的生长和促进内膜组织血管内皮生长因子的表达,有利于血管内皮的粘附和增殖。细胞。 Cu还能增强脂质过氧化反应,抑制细菌活性DNA及干扰细菌能量代谢的相关酶的合成,不易产生耐药性[13];更重要的是,一定浓度范围内的铜离子被认为兼具高生物活性和优异的抗菌性能。因此,铜离子已被证明用于生物材料设计时具有良好的生物相容性[14]。
细胞和植入物之间的相互作用是诱导骨整合界面形成的重要因素。这种相互作用主要取决于植入物表面的材料特性,例如表面的化学成分、表面能、表面电荷和表面形态。细胞和植入物之间的这种相互作用会影响细胞粘附、增殖和分化。多孔表面已被证明可增强细胞粘附、增殖和分化,掺杂无机离子(锌、锶、镁等)的植入物也已被证明可促进骨整合 [15, 16]。
微弧氧化设备工艺简单,制备的涂层性能可调。可以通过改变电解质的组成来制备掺杂不同离子的涂层。铜在生物体中起着重要作用。涂层中适量的铜离子可促进成骨细胞的增殖,抑制表面细菌的粘附。因此,本研究在钛表面制备了微孔Cu-TiO2涂层,并通过体外细胞实验和动物实验观察和分析了微孔Cu-TiO2涂层对钛表面活性和生物相容性的影响。我们还试图探索微孔Cu-TiO2涂层作为一种新型种植体涂层材料的可行性,以增强MC3T3-E1细胞的粘附、增殖和成骨分化,促进种植体-骨界面处新骨的形成和骨整合。为钛种植体表面微孔Cu-TiO2涂层的临床应用奠定理论和实验基础。
材料和方法
样品制备和表征
通过线切割,钛被加工成直径为 12 毫米、厚度为 1 毫米的样品。植入物被制成直径为 3 毫米、长度为 8 毫米的钛棒。将砂纸磨平并用丙酮和去离子水洗涤以制备涂层。本研究采用国产低功率微弧氧化电源;微弧氧化电压为450 V,模式为恒流,微弧氧化时间为5 min,频率为1000 Hz。
空白对照组标记为Ti,以醋酸钙和甘油磷酸钙为碱性电解质溶液。碱性电解液中微弧氧化后的Ti样品用TCP标记,碱性电解液中不同氧化铜含量的微弧氧化后样品分别用TCP Cu I和TCP Cu II标记(表1)。
使用场发射扫描电子显微镜(FE-SEM)观察样品的表面形貌,使用能谱仪(EDS)观察涂层表面的元素分布,使用表面粗糙度轮廓仪评估涂层的粗糙度。不同的样品。采用X射线衍射(XRD)和X射线光电子能谱(XPS)对涂层相的元素组成、微观结构和化学状态进行了观察。
细胞培养
MC3T3-E1 细胞(从小鼠颅骨细胞中提取)用于体外细胞测试。将细胞在含有 10% 胎牛血清 α 的 MEM 中在 37°C 下在 5% CO2 中孵育。当细胞融合并生长到 80% 的密度时,它们被消化并用 0.25% 的胰蛋白酶传代。第三代用于细胞实验。
活/死染色
通过活/死荧光染色评估每组的细胞毒性。细胞接种密度为1.5 × 10 4 细胞/cm 2 .培养 3 天后,用无菌 PBS 冲洗样品并根据活/死活力/细胞毒性试剂盒进行处理。荧光显微镜观察材料的细胞毒性。
细胞粘附和增殖
将细胞以1.5 × 10 4 的密度接种于各组表面 细胞/cm 2 .孵育 1 小时、2 小时和 6 小时后,用 PBS 冲洗细胞并用 4% 多聚甲醛固定 30 分钟。 PBS漂洗后,将40 μL DAPI染色剂滴于样品表面10 min,避免光染色,激光共聚焦显微镜观察并成像。
细胞接种密度及培养方法同上,细胞培养1、3、10天后用CCK-8试剂盒测定细胞增殖活性。
成骨分化相关基因的表达
细胞接种密度及培养方法同上。接种后1、3、10天收集细胞,实时定量PCR检测成骨分化相关基因(包括BMP , COL-I, ALP 和OCN )。将靶基因的表达水平标准化为管家基因GAPDH的表达水平 .引物组见表2。
动物和外科
动物实验经贵州省人民医院机构动物护理和使用委员会批准。 16只成年兔,雌雄各异,体重3.6公斤(3.2-3.9公斤),购自苏州大学实验动物中心,分为实验组和对照组(每只8只)。用 3% 戊巴比妥钠(0.1 mL/kg 体重)进行静脉麻醉。备皮后,固定皮肤并常规消毒。在股骨外侧髁上做一个纵向切口以暴露外侧髁。使用外科电钻,在平面上钻出直径为 2.7 毫米、深度为 6 毫米的孔。骨缺损处植入两组钛棒(实验组左侧,对照组右侧),术后连续3天给予青霉素预防感染。
微 CT 检测
手术后,兔子被单独关在笼子里,自由进食和饮水。术后4w和8w,8只兔被空气栓塞安乐死。摘除实验组和对照组含钛棒家兔股骨髁,修整样本量,福尔马林固定,显微CT扫描三维重建。使用Micro-CT软件设置感兴趣区域(ROI),测量感兴趣区域的骨体积分数(骨体积/总体积,BV/TV %)。
甲苯胺蓝和品红-亚甲基蓝染色的组织学评估
样品用梯度酒精(70%、80%、85%、90%、95%、100%、100%)脱水。脱水样品用甲基丙烯酸甲酯包埋。包埋成功后,对样品进行切割修整,用粘合剂固定在切片机上进行切割,最后用砂纸打磨至切片厚度约为20-30μm。 (1)甲苯胺蓝染色:切片表面加入甲苯胺蓝染料,水浴染色。表面染料用滤纸擦干,漂洗,在空气中自然干燥。将薄膜密封并在光学显微镜下观察。 (2)品红-亚甲基蓝染色:方法同甲苯胺蓝染色。首先,在切片表面加入亚甲蓝染色液进行染色,风干后漂洗。然后将切片浸泡在品红染色液中染色,自然风干,密封观察。
统计分析
数据表示为平均值 ± 标准差,由SPSS 16.0软件确定。使用单向方差分析和 SNK 检验来比较组间差异。 P <0.05表示差异显着。
结果
样品的表面形貌、相和化学元素组成
图 1 显示了不同样品的 SEM 表面形貌。 Ti组与其他组的形貌有显着差异。 Ti组表面没有孔洞,表面比较平整,只留下一些划痕。 TCP基团具有典型的微弧氧化表面形态,表面布满大小不一的微孔。这些微孔相互交叉,具有近似的“三维结构”。大、小气孔相互嵌套,气孔没有固定的规律。形状不规则。此外,孔之间的间隙有烧痕。与TCP基团的表面形貌相似,TCP Cu I和TCP Cu II基团的表面也被不规则形状的微孔所覆盖,各组之间的表面形貌没有明显差异。铜的掺杂不影响微孔的结构和形貌。
<图片>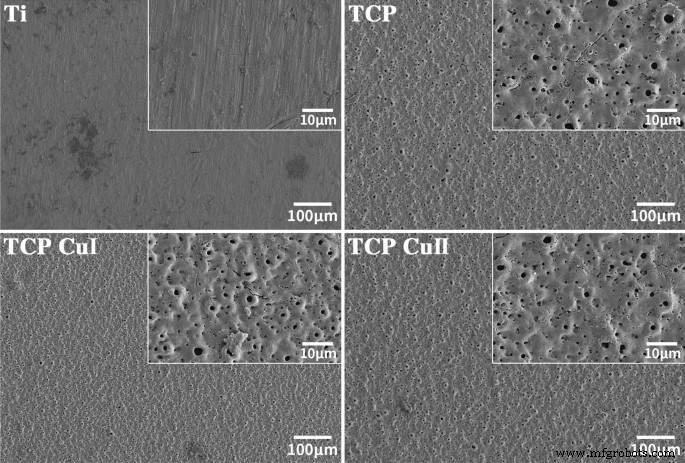
Ti、TCP、CP Cu I和TCP Cu II的表面形貌
图 2 显示了微孔 Cu-TiO2 涂层的映射和 EDS 图 从 EDS 图中可以看出,微孔 Cu-TiO2 涂层由 Cu、Ti、Ca、P 和 O 组成。含有 Cu、Ca 和 P 的溶液完全融入涂层中。更重要的是,我们没有发现其他有毒有害元素。微孔Cu-TiO2涂层的测绘结果表明,铜、钙和磷在涂层中均匀分布。
<图片>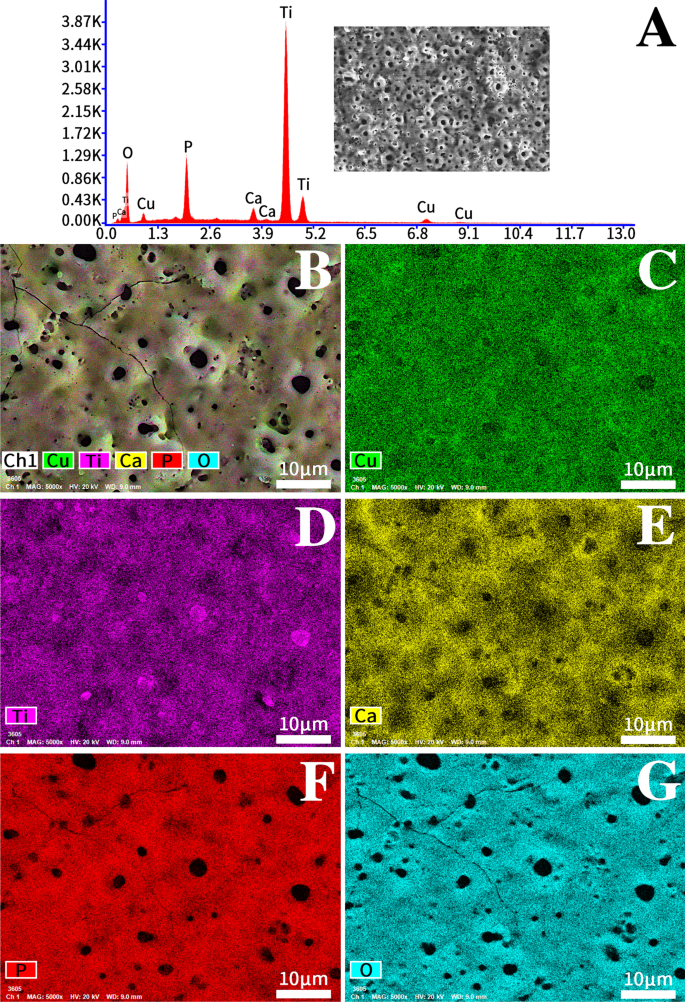
Cu-TiO2涂层(TCP Cu II)的Mapping和EDS图
图 3 显示了 Ti、TCP、TCP Cu I 和 TCP Cu II 的 XRD 图案。所有涂层主要是钛、金红石和锐钛矿。更重要的是,CuO出现在微孔Cu-TiO2涂层中,表明铜以CuO的形式存在。
<图片>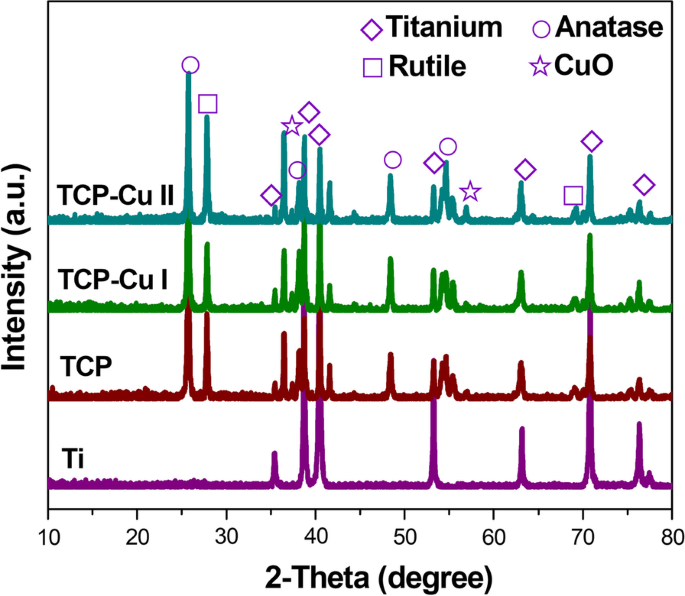
Ti、TCP、TCP CuI和TCP CuII的XRD图
图 4 是微孔 Cu-TiO2 涂层的 XPS 图像。图 3a 显示了由 X 射线光电子能谱测定的微孔 Cu-TiO2 涂层的全光谱,除钛、氧、钙和磷外,与 EDS 结果相似。除了铜的特征峰外,还有铜的特征峰。 Ti2p 中的峰值 光谱对应于TiO2,Cu2p的峰 在 932.7 eV 被认为是 CuO 的指示 [17, 18]。
<图片>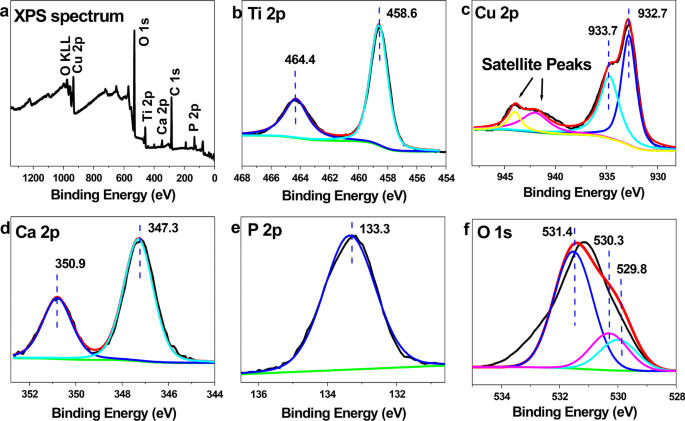
微孔 Cu-TiO2 涂层的 XPS 图像。 一 XPS 光谱,b Ti2p , c Cu2p , d Ca2p , e P2p 和 f O1s 光谱
图 5 显示了不同样品的轮廓仪形态。除Ti样品外,各组的轮廓仪表面形貌相似,呈火山状多级孔腔结构。对各组粗糙度Ra的进一步分析表明,TCP、TCP CuI和TCP CuII的粗糙度大于Ti。 TCP、TCP CuI和TCP CuII的粗糙度相似,差异不显着,说明微弧氧化增加了Ti的粗糙度,而铜掺杂对样品的粗糙度没有影响。
<图片>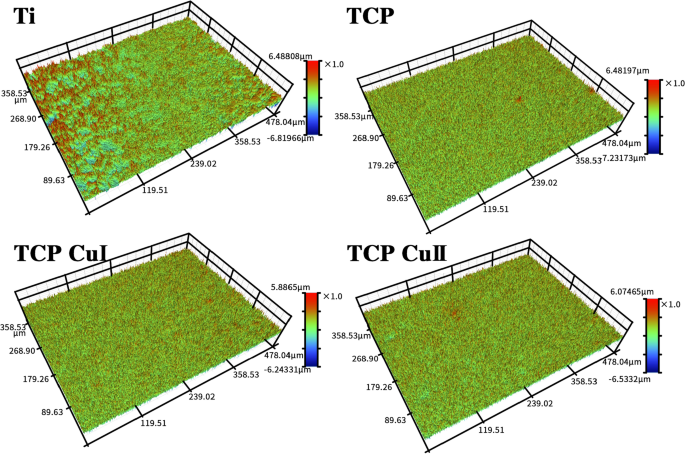
不同样品的轮廓仪形貌
细胞粘附和增殖
图 6a 显示了用 DAPI 染色后 1、2 和 6 小时的细胞贴壁图像。图 6b 不同时间粘附在不同样品表面的 MC3T3-E1 细胞数量。不同时间点不同组样品的贴壁细胞数按以下顺序排列:TCP Cu II> TCP Cu I> TCP> Ti。与 Ti 和 TCP 组相比,TCP Cu I 和 TCP Cu II 组中贴壁细胞的数量显着增加。因此,微孔Cu-TiO2涂层可以显着促进细胞粘附。
<图片>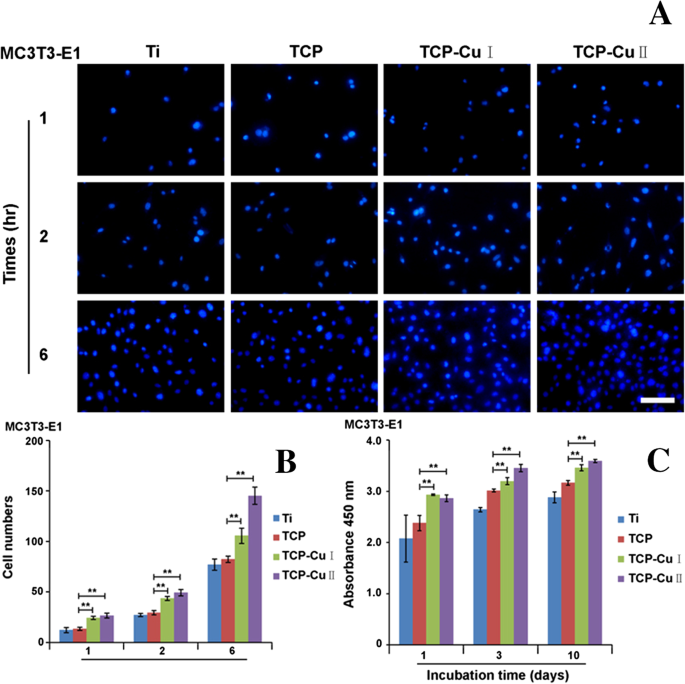
MC3T3-E1细胞在不同样品表面的粘附和增殖。 一 DAPI 染色后 1、2 和 6 小时的细胞贴壁图像,b 贴壁细胞和c的条形图 细胞增殖的条形图(数据表示为平均值 ± SD,n =5.**p <0.01与TCP组相比)
图 6c 显示了 MC3T3-E1 细胞在不同时间在不同样品表面的增殖。与上述细胞的粘附趋势相似,TCP Cu I 和 TCP Cu II 组的细胞增殖显着高于 Ti 和 TCP 组。微孔Cu-TiO2涂层的表面形貌与铜离子共同促进细胞增殖。
图 7 显示了 EdU 染色结果。 EdU阳性核的比例遵循以下顺序:TCP CuII> TCP CuI> TCP> Ti。与Ti组相比,TCP CuII组细胞增殖有显着差异。
<图片>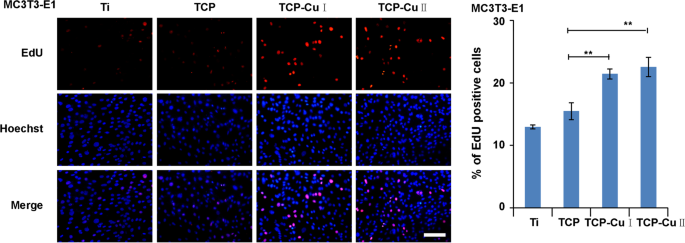
培养 3 天后测量的 EdU 染色(数据表示为平均值 ± SD,n =5.**p <0.01与TCP组相比)
活/死染色
细胞相容性是植入材料的基本要求。活/死荧光染色可以评估材料的细胞毒性和生物相容性。图 8 显示了细胞在不同样品表面培养 3 天后的活/死细胞染色结果。每组样品表面仅有少量死细胞(红色),说明无明显细胞毒性。微孔Cu-TiO2涂层中的铜掺杂并未明显增加细胞毒性,且具有良好的细胞相容性。
<图片>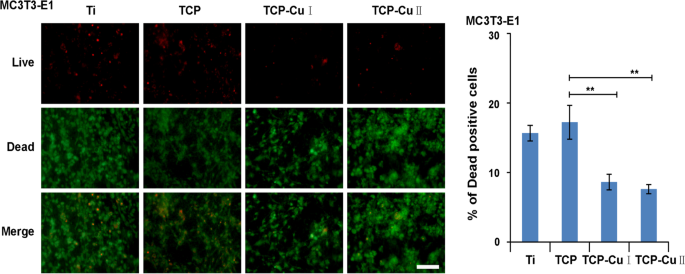
不同样品表面活/死细胞的染色(数据表示为平均值 ± SD,n =5.**p <0.01与TCP组相比)
成骨分化基因的表达
图 9 显示了成骨分化基因 (BMP , OCN , 碱性磷酸酶 和 COL-I ) 在不同时间点的每组样品的表面细胞上。随着时间的推移,每组样品表面成骨分化基因的表达逐渐增加。同时,各组基因的表达呈现出如下趋势:TCP Cu II> TCP Cu I> TCP> Ti。与Ti组和TCP组相比,TCP Cu I和TCP Cu II组成的骨相关分化基因的表达显着增强,表明微孔Cu-TiO2涂层可以促进成骨分化。
<图片>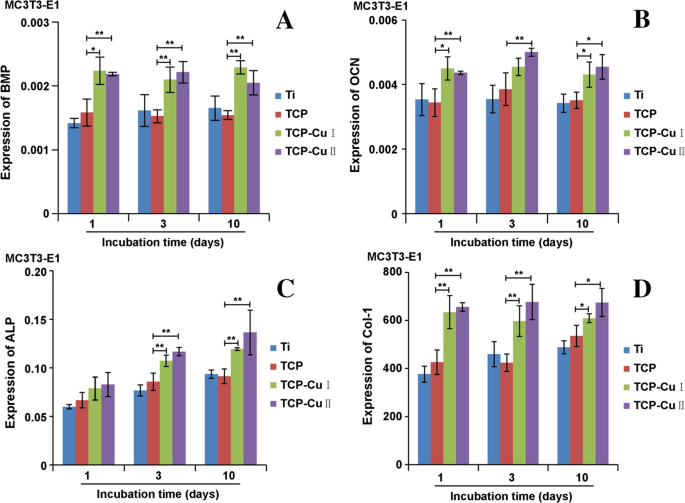
BMP的mRNA表达 , OCN , 碱性磷酸酶 和 COL-I 孵育 1、3 和 10 天后(数据表示为平均值 ± SD,n =5.*p <0.05 与 TCP 组相比,**p <0.01与TCP组相比)
大体观察和显微 CT 分析
图 10 显示了股骨髁大体观察和显微 CT 重建的结果。大体观察,4周和8周时,两组种植体均位于股骨髁中部,定位良好,无明显感染,无种植体松动。 Micro-CT三维重建显示,随着时间的推移,两组样本在8周时表面新生骨组织大于4周时,不同时间点表面新生骨组织形成微孔 Cu-TiO2 涂层钛植入物的含量,且数量大于对照组。通过比较两组的骨体积分数,微孔Cu-TiO2包覆钛的骨体积分数(BV/TV)显着高于空白对照组。微孔Cu-TiO2包覆钛可促进钛种植体的骨整合。
<图片>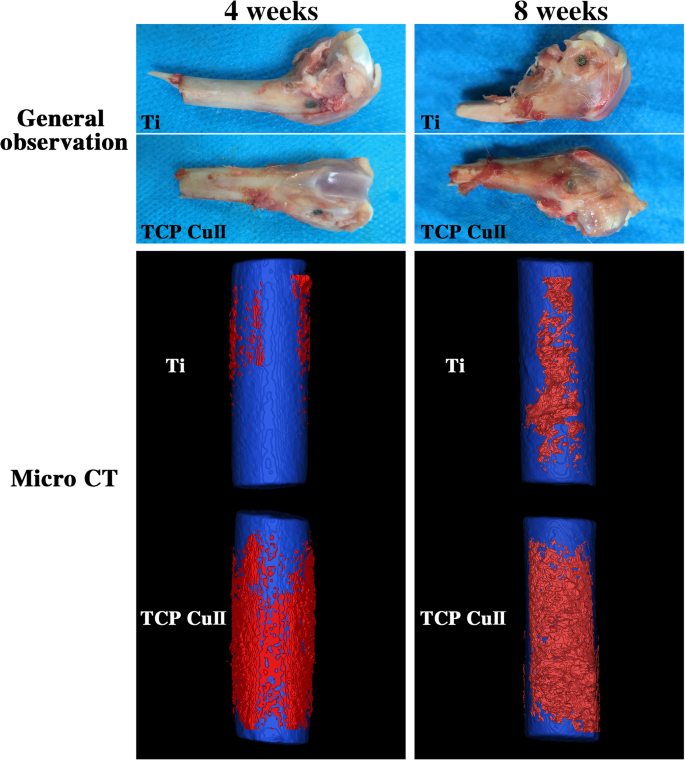
植入后第4周和第8周观察股骨髁大体观察和显微CT重建
组织学评估
图 11 显示了甲苯胺蓝和品红-亚甲基蓝染色的结果。骨-种植体界面未见纤维包膜,说明钛种植体与骨界面无炎症反应。两组钛合金种植体-骨界面间隙可见白色间隙。对照组中白色间隙的宽度大于微孔 Cu-TiO2 涂层钛的宽度。间隙越大,植入物对新骨组织的诱导越弱。甲苯胺蓝染色显示种植体-骨界面间隙处的蓝色带,这是新骨。微孔Cu-TiO2涂层钛比对照组具有更多的骨组织,说明微孔Cu-TiO2涂层能更好地促进成骨作用,具有更好的骨整合作用。微孔Cu-TiO2包覆钛周围的骨基质较厚且连续,骨组织明显增多。相比之下,对照组的骨骼较少。该结果表明微孔Cu-TiO2包覆钛能更好地促进成骨,并具有更好的骨整合作用。
<图片>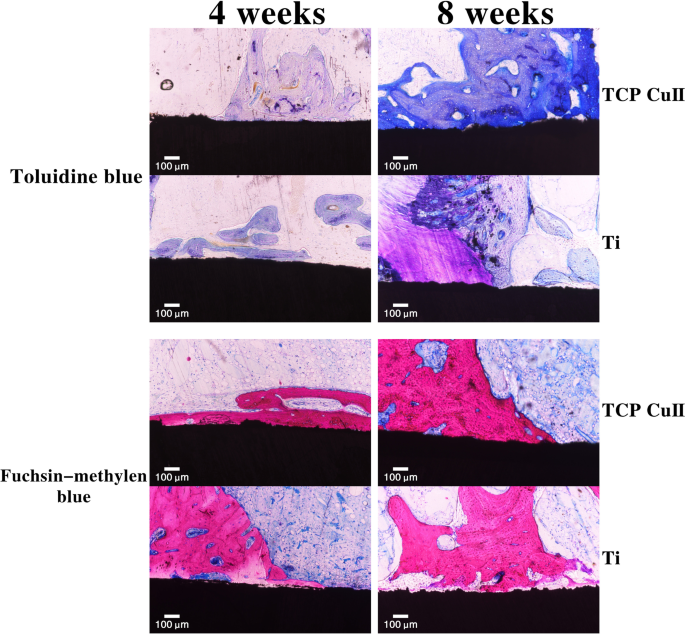
植入后4周和8周新骨形成的甲苯胺蓝和品红-亚甲基蓝染色
讨论
金属钛及其合金由于其优异的机械性能和生物相容性,被广泛应用于牙科、整形外科等领域;然而,钛作为植入物只能被动地与骨组织结合。这种组合往往是机械组合,容易造成种植体松动、下沉,导致种植体失败。目前主要采用种植体表面改性的方法来提高其骨结合能力[19]。理想的种植体表面应同时具有骨传导性和骨诱导性,具有良好的生物相容性,促进种植体与骨组织形成骨结合[20]。本研究在钛表面制备了一种创新的微孔Cu-TiO2涂层,希望能提高钛的生物活性和生物相容性,克服目前临床应用中钛植入物的不足。
铜离子和二氧化钛已被证明具有良好的生物活性[21]。在本研究中,通过微弧氧化在钛表面制备的微孔Cu-TiO2涂层表现出涂层与钛基体结合紧密的最大优势,这在文献[22]中得到了证实。微弧氧化涂层良好的结合力与形成过程密切相关。在微弧氧化过程中,化学氧化、电化学氧化、等离子氧化并存。在电弧放电产生的瞬时高温高压的作用下,钛表面以“生长”的方式生长在基体表面,主要是基体氧化物。陶瓷涂层、涂层与基体犬齿交错排列,具有良好的结合力[23]。
生物材料的表面特性直接影响材料的生物特性。微弧氧化涂层在电子显微镜下呈现出粗糙多孔的表面形态。形态主要由相互贯穿的大小不一的微孔组成。这些小气孔是在微弧氧化过程中形成的,金属表面在高压下被击穿,微弧区瞬间高温烧结直接将钛基体氧化烧结成具有结晶陶瓷相结构的陶瓷膜,发生电击穿的地方。形成了电子显微镜下观察到的微孔。 These rough and porous structures can not only increase the attachment area of tissue cells, but these interpenetrating micropores are also equivalent to a three-dimensional scaffold structure, which can induce bone tissue to grow into the pores and promote cell adhesion and extension. Pan et al. [24] prepared micro/nanohierarchical structured TiO2 coatings on polished titanium by micro-arc oxidation and found that the coatings were favorable for the adhesion and extension of MG63 cells.张等人。 [25] prepared a Si–TiO2 coating by micro-arc oxidation, and further study showed that the adhesion of MC3T3-E1 cells on this silicon-containing TiO2 coating was significantly higher than that on a Si-free TiO2 coating and pure Ti.
The greatest advantage of the microarc oxidation coating is that the ions in the electrolyte solution can be introduced into the coating during the microarc oxidation process. In this study, the EDS analysis results of the coating surface showed that the microporous Cu–TiO2 coating is mainly composed of Cu, Ca, P, O and Ti elements, of which titanium comes from the matrix, calcium and phosphorus come from the basic electrolyte solution, and the copper ions in the electrolyte are deposited in the coating along with the formation of the ceramic film. The calcium and phosphorus components on the surface of the implant can not only improve the surface properties of the material but also induce bone formation. In addition to calcium and phosphorus, the copper ions in the microporous Cu–TiO2 coating have good biocompatibility and biological activity. Copper-doped coatings on the surface of implants have also been reported in the literature. Astasov-Frauenhoffer et al. [26] deposited copper on Ti via a spark-assisted anodization method and confirmed that the viability of the bacterial cells was strongly inhibited. Zong et al. [27] combined anodization and magnetron sputtering to combine copper into TiO2 nanotubes and prepare copper (Cu) into TiO2 NTAs (Cu–Ti–O NTAs), and further study showed that Cu–Ti–O NTAs have excellent long-term antibacterial ability and favorable angiogenic activity.
Biocompatibility is the minimum requirement for measuring implants and is also the basic guarantee for implant safety. In this study, biologically active copper was introduced into the surface of titanium implants through microarc oxidation; however, copper ions, as heavy metal ions, have potential toxicity. Therefore, we must consider whether the microporous Cu–TiO2 coating is cytotoxic. In this study, live/dead cell staining was used to evaluate the microporous Cu–TiO2 coating. The results showed no obvious cytotoxicity on the surface of the microporous Cu–TiO2 coating on the titanium surface, and good cell compatibility was observed. We speculate that this finding may be related to the low copper content of the coating.黄等人。 [28] fabricated gap-bridging chitosan–gelatin nanocomposite coatings incorporated with different amounts of copper (Cu; 0.01, 0.1, 1, and 10 mM for Cu I, II, III, and IV groups, respectively) on Ti and demonstrated that the activities of bone marrow stromal cells were not impaired on Cu-doped coatings except for the Cu IV group.
Cell adhesion and proliferation are the basis of implant osseointegration in the later stage. The more cells that adhere and proliferate on the surface of the implant, the better the effect of implant-bone interface osseointegration. The results of this study showed that on the first day after the material surface was inoculated, the amount of cell adhesion on the surface of the samples of each group differed, and the amount of adhesion on the surface of the microporous Cu–TiO2 coating group increased significantly. The number of cells that adhered to the sample surface gradually increased, but the number of cells that adhered to the group with microporous Cu–TiO2 coating was significantly greater than that of the other two groups. The difference was statistically significant, indicating that the microporous Cu–TiO2 coating was doped with copper ions. A porous, rough surface is most conducive to cell adhesion. Similar to cell adhesion, cell proliferation on the surface of each group of materials also showed similar results. Our research results are similar to previous reports [29].
In addition to adhesion and proliferation, the degree of cell differentiation on the surface of the material can further reflect the performance of the implant's osseointegration. The osteogenic differentiation marker genes ALP , BMP , RUNX2 , OCN and COL-I can reflect cell differentiation. In this study, as time went by, the expression of BMP, OCN, ALP and COL-I on the surface of each group of samples increased, but the expression of the microporous Cu–TiO2 coating group was significantly higher than that of the control group. This finding is closely related to the promotion of osteogenic differentiation by copper ions. Komarova et al. [30] prepared Zn- and Cu-containing CaP-based coatings by microarc oxidation on Ti and showed that low amounts of Cu and Zn in the coatings promoted high motility of human adipose-derived multipotent mesenchymal stromal cells and subsequent ability to differentiate into osteoblasts.
Osseointegration is the key to the success or failure of the implant. This means that there is no fibrous tissue between the implant and the bone tissue. There is direct contact between the implant and the bone tissue, and it can directly bear stress to realize the relationship between the implant and the bone tissue, establishing a functional connection. The osseointegration between orthopedic implants and bone tissue is affected by many factors, such as the initial stability of the implant and the mechanical properties of the implant material, implant surface properties, biocompatibility, biological activity and the condition of the surrounding bone tissue [31].
An ideal implant position and a stable biomechanical environment are the prerequisite and basis for the osseointegration of the implant-bone interface. In this study, the femoral condyle was chosen to be implanted with a copper-doped microporous coating because the abundant blood supply and sufficient bone volume at the femoral condyle can provide a good anatomical basis and a relatively stable mechanical environment for the implant. Moreover, the femoral condyle is mostly cancellous bone. After implantation, bone formation and the effect of implant-bone interface osseointegration can be more intuitively evaluated.
Micro-CT is currently a common method for observing the osteogenesis performance of implants and is also an effective method for evaluating the osseointegration between implants and bone tissue. Bone microstructure is visualized through three-dimensional reconstruction and the region of interest (ROI) analysis with the assistance of related software to obtain the relevant parameters of new bone tissue. Among all the parameters, BV/TV represents the total amount of bone formation and is an important indicator reflecting the osseointegration of the implant. In this study, we chose BV/TV as the detection index. Four weeks after implantation, the BV/TV of the microporous Cu–TiO2 coating group was higher than that of the control group. Eight weeks after implantation, the BV/TV values of the microporous Cu–TiO2 coating group and the control group were higher than those at 4 weeks, and the BV/TV of the microporous Cu–TiO2 coating group was higher than that of the control group. On the basis of micro-CT detection, we performed histological observation and quantitative analysis of the bone tissue around the implant through hard tissue slices. The results of VG staining showed that the microporous Cu–TiO2 coating group formed more new bone than the control group, and the new bone that formed around it was in direct contact with the internal implant without fibrous tissue infiltration. These results indicate that microporous Cu–TiO2 coating on the titanium surface can promote the osseointegration of titanium implants. This finding is similar to previous in vitro studies. The rough, porous structure produced by microarc oxidation mimics the micro/nanostructure of normal bone tissue. More importantly, biologically active copper ions promote bone tissue regeneration. Under the action of these common factors, bone tissue regeneration on the surface of the implant is promoted. Our research results are consistent with literature reports. Milan et al. [32] designed a multifunctional Cu/a-C:H thin coating deposited on Ti–6Al–4 V alloy (TC4) via magnetron sputtering and found that the coating composition can stimulate angiogenesis and osteogenesis and control the host response, thereby increasing the success rate of implants.
Conclusion
In summary, we prepared a microporous Cu–TiO2 coating on a titanium surface by microarc oxidation. The surface of the coating has a porous structure with pores of different sizes and interconnected pores. The coating increases the surface roughness of Ti and copper is evenly distributed on the surface of the coating. In vitro studies revealed that the coating has no obvious cytotoxicity and can promote the adhesion, proliferation and differentiation of MC3T3-E1 cells. In vivo experiments further confirmed that the coating can induce the formation of new bone tissue and promote osseointegration at the titanium implant-bone interface. In view of the biological activity in vivo and in vitro, we believe that the microporous Cu–TiO2 coating on the surface of titanium implants has potential clinical application value in orthopedics.
Availability of data and materials
Not applicable.
缩写
- MAO:
-
micro-arc oxidation
- Cu:
-
copper
- Zn:
-
zinc
- Cu–TiO2 coating:
-
copper–titanium dioxide coating
- ROI:
-
region of interest
- ALP:
-
alkaline phosphatase
纳米材料


